Серповидноклітинна анемія
| Серповидноклітинна анемія | |
|---|---|
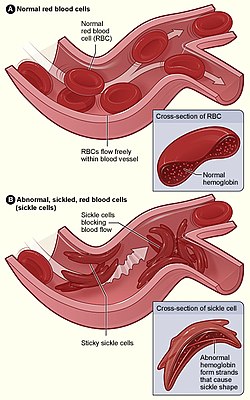 На верхньому зображені показані нормальні еритроцити, що проходять по венам без утруднень. На нижньому зображенні серповидні еритроцити, вони застрягають і накопичуються у місцях розгалуження вен | |
| Класифікація та зовнішні ресурси | |
МКХ-10 | D57 |
| OMIM | 603903 |
| DiseasesDB | 12069 |
| MedlinePlus | 000527 |
| eMedicine | med/2126 |
Серповидноклітинна анемія у Вікісховищі? | |
Серповидноклітинна анемія або дрепаноцитоз — спадкова гемоглобінопатія, при якій має місце порушення утворення білка гемоглобіну і він набуває патологічної форми — гемоглобін S. Еритроцити, які містять гемоглобін S, під мікроскопом мають характерну серповидну форму (форму серпа), за що ця гемоглобінопатія і отримала свою назву.
Еритроцити, які містять гемоглобін S, володіють зниженою стійкістю і зниженою кисень-транспортуючою здатністю, тому у хворих з серповидноклітинною анемією має місце посилене руйнування еритроцитів в селезінці, вкороченння термін їх існування, підвищений гемоліз і часто наявні ознаки хронічної гіпоксії (кисневої недостатності) або хронічного «переподразнення» еритроцитарного ростка кісткового мозку.
Серповидноклітинна анемія успадковується по аутосомно-рецесивному типу (з наддомінуванням). У носіїв, осіб гетерозиготних по гену серповидноклітинної анемії, в еритроцитах присутні гемоглобін S і гемоглобін A приблизно в рівних кількостях. При цьому в нормальних умовах у носіїв симптоми майже ніколи не розвиваються, серповидні еритроцити виявляються випадково при лабораторному аналізі крові. Симптоми у носіїв можуть з'явитися при гіпоксії (наприклад, при підйомі в гори) чи важкій дегідратації організму. У гомозигот по гену серповидноклітинної анемії в крові містяться лише патологічний гемоглобін і еритроцити легко набувають серповидної форми, це обумовлює тяжкий перебіг хвороби.
Серповидноклітинна анемія поширена в регіонах світу, ендемічних по малярії, причому хворі серповидноклітинною анемією мають підвищену (хоча і не абсолютну) вроджену стійкість до зараження різними штамами малярійного плазмодію. Серповидні еритроцити хворих не піддаються зараженню малярійним плазмодієм також і в пробірці. Підвищеною стійкістю до малярії володіють і гетерозиготи-носії (перевага гетерозигот). Це пояснює високу частоту цього шкідливого алеля в африканських популяціях. Люди з серповидноклітинною анемією та деякими іншими хворобами крові (таласемією, дефіцитом глюкозо-6-фосфат-дегідрогенази (Г6ФД) та інтерлейкіну-4, овалоцитозом тощо), що зберегли аномальні гемоглобіни в еритроцитах, отримали селективну перевагу проти малярійної інфекції (стабілізуючий відбір), тому що збудник малярії — плазмодій, який під час перебування в еритроцитах харчується виключно нормальним гемоглобіном, аномальними живитися не може, тому й не росте, а, відповідно, тяжкого розвитку малярія не набуває або, навіть, не розвивається. За умови передачі серповидноклітинної анемії потомству, це створило більші можливості для виживання в місцях географічного поширення малярії, природну резистентність до неї, правда, ціною розвитку капілляропатій і схильності до тромбоутворення[1][2][3].
Зміст
1 Генетика
2 Патогенез
3 Клінічна картина
3.1 Вазооклюзійні кризи
3.2 Секвестраційні кризи
3.3 Апластичні кризи
3.4 Гемолітичні кризи
3.5 Гострий грудний синдром
3.6 Ускладнення
4 Лікування
5 Прогноз
6 Див. також
7 Примітки
8 Література
Генетика |

Аутосомно-рецесивний тип успадкування
Серповидноклітинна анемія є результатом точкової (однонуклеотидної) мутації β-ланцюга гемоглобіну, замінена лише А на Т (див. однонуклеотидний поліморфізм), в результаті чого в білковому ланцюгу гемоглобіну гідрофільна глутамінова амінокислота в 6-ій позиції замінюється на гідрофобну амінокислоту валін. Ген патологічного β-ланцюга гемоглобіну HBB знаходиться на 11 хромосомі (*141900, 11p15.5 для класичної мутації (існують і інші варіанти)). У результаті мутації утворюється аномальний гемоглобін S, який при деоксигенації схильний до полімеризації з подальшою деформацією еритроцитів, при цьому вони набувають вигляду серпа чи півмісяця і мають схильність до гемолізу.
Захворювання успадковується автосомно-рецесивно. У гетерозигот по гену серповидноклітинної анемії симптоми проявляються рідко, тому що нормальний гемоглобін А переважає над гемоглобіном S.
Патогенез |
Ключовим моментом у розвитку патологічних змін при серповидноклітинній анемії є зниження еластичності серповидних еритроцитів. Нормальні еритроцити є достатньо еластичними для того, щоб пройти крізь капіляри. Низька оксигенація сприяє формуванню серповидних еритроцитів, які при відновленні достатнього парціального тиску кисню не можуть повернути свою початкову форму. Нездатність еритроцитів адаптуватися для проходження через капіляри призводить до розвитку оклюзії судин і розвитку зон ішемії.
Середня тривалість життя серповидних еритроцитів становить 17 діб (норма — 120 діб).
Клінічна картина |
Клінічна картина у різних хворих може дуже сильно варіювати, тому що серповидні еритроцити можуть спричинити ураження майже всіх органів. Перші прояви захворювання виникають після 3-6 місяців, коли в крові хворого починає зменшуватися кількість гемоглобіну F (не містить β-ланцюга) на користь гемоглобіну А. Може розвиватися блідість, іктеричність, спленомегалія, лімфаденопатія, дактиліт.
Вазооклюзійні кризи |
Вазооклюзійні (больові) кризи виникають внаслідок закупорення аномальними еритроцитами мілких судин. Це веде до
розвитку ішемії, болі і послідуючого некрозу, часто пошкоджується орган. Частота, важкість і тривалість кризів можуть дуже відрізнятися. Лікування кризу полягає в обезболенні, гідратації і трансфузії крові. Для помірних кризів буває достатньо прийому НПЗП, У важких випадках необхідна госпіталізація і прийом наркотичних анальгетиків. Становлять 91,6 % всіх кризів.[4]
Секвестраційні кризи |
Однією з функцій селезінки є очищення крові від аномальних еритроцитів, тому вона містить найдрібніші капіляри. Нормальні гнучкі і гладкі еритроцити вільно проходять через них, серповидні еритроцити їх закупорюють. Секвестр селезінки при цьому наповнюється кров'ю, іноді настільки сильно, що селезінка може займати весь живіт. У кровоносному руслі різко знижується рівень гемоглобіну, може розвинутися гіповолемічний шок, який може призвести до летального кінця. Своєчасна інфузійна терапія і периливання крові можуть допомогти ремобілізації крові з секвестру селезінки в кров'яне русло і спленомегалія регресує протягом досить короткого часу. Проявляється гострою спленомегалією, в'ялістю, блідістю. При рецидивах секвестраційних кризів з вираженою загрозливою симптоматикою вирішується питання про спленектомію.
Через часті інфаркти селезінки у хворих часто розвивається автоспленектомія (функціональний аспленізм). Це обумовлює підвищену чутливість до інкапсульованих мікроорганізмів, необхідно проводити профілактичну антибіотикотерапію і вакцинацію.
Апластичні кризи |
Апластичні кризи часто обумовлюються інфікуванням парвовірусом В19, вірусом Епштейна-Барра, пневмококом. Криз характеризується зниженням рівня гемоглобіну, еритроцитів і ретикулоцитів через кількаденне пригнічення еритропоезу в кістковому мозку викликане самим вірусом. У здорових людей такий стан проходить непомітно, але знижена тривалість життя еритроцитів може серйозно погіршувати стан хворого й іноді потребує переливання крові. Характерним є підвищення температури тіла, загальна слабкість, тахікардія. Тривалість кризу біля 10-и діб. Ознаки гемолізу відсутні.
Гемолітичні кризи |
Гемолітичні кризи характеризується різким зниженням гемоглобіну, пришвидшенням звичного для даного захворювання розпаду еритроцитів. Часто виникають при супутньому захворюванні дефіциті глюкозо-6-фосфатдегідрогенази. Іноді виникає необхідність в переливанні крові. Становлять 0,5 % всіх кризів, найрідший тип кризів.[4]
Гострий грудний синдром |
Виникає через закупорювання серповидними еритроцитами легеневих судин, характеризується підвищенням температури тіла, задишкою, гіпоксемією, на рентгенівському знімку, як і при пневмонії, присутні інфільтрати. Стан становить серйозну небезпеку для життя і вимагає госпіталізації хворого, проведення трансфузії крові.
Ускладнення |
Постспленектомічний сепсис (англ. OPSI - Overwhelming Post-Splenectomy Infection) обумовлений автоспленектомією і інфікуванням інкапсульованими мікроорганізмами, такими як Streptococcus pneumoniae і Haemophilus influenzae. Смертність від цього виду сепсису становить близько 40-70 %. Для профілактики використовують тривалий прийом антибіотикив у дитячому віці. Вакцинація від H. influenzae, S. pneumoniae і Neisseria meningitidis.- Гострі неврологічні порушення у вигляді ішемічних і геморагічних інсультів, транзиторних ішемічних атак.
- Холелітіаз (жовчнокам'яна хвороба) може бути результатом посиленого утворення білірубіну через гемоліз.
- Асептичний некроз кістки голівки стегнової кістки чи інших великих кісток може бути спричинений ішемією.
Пріапізм та інфаркт пенісу.
Остеомієліт (запалення кістки) часто викликається сальмонелами.- Гострий папілярний некроз нирок.
- Виразки на ногах.
Ретинопатія, крововилив в скловидне тіло, відшарування сітківки можуть призвести до сліпоти. Рекомендовано регулярно проходити обстеження у офтальмолога.- При вагітності: затримка внутрішньоутробного розвитку, прееклампсія, спонтанний аборт.
- Хронічний біль.
Легенева гіпертензія (підвищення тиску в легеневій артерії) призводить до ремоделювання правого шлуночка і ризику виникнення серцевої недостатності.
Хронічна ниркова недостатність через серповидноклітинною нефропатією. Проявляється гіпертензією, протеїнурією, гематурією.
Лікування |
Прогноз |
Близько 90 % пацієнтів доживають до 20 років і близько 50 % переживають своє 50-ліття.[5] В 2001 згідно з одним дослідженням середня тривалість життя для хворих становила 53 років для чоловіків і 58 років для жінок.[6]
Див. також |
Таласемія
Примітки |
↑ Allison AC. (2009). «Genetic control of resistance to human malaria». Curr Opin Immunol. 21 (5): 499—505 (англ.)
↑ Canali S (2008). «Researches on thalassemia and malaria in Italy and the origins of the „Haldane hypothesis“». Med Secoli 20 (3): 827–46 (англ.)
↑ Sallares R, Bouwman A, Anderung C (2004). «The Spread of Malaria to Southern Europe in Antiquity: New Approaches to Old Problems». Med Hist 48 (3): 311–28 (англ.)
↑ аб Olabode JO, Shokunbi WA.: Types of crises in sickle cell disease patients presenting at the haematology day care unit (HDCU), University College Hospital (UCH), Ibadan. In: West Afr J Med 2006; 25(4):284-8. PMID 17402517
↑ Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; Aster, Jon (2009-05-28). Robbins and Cotran Pathologic Basis of Disease, Professional Edition: Expert Consult — Online (Robbins Pathology) (Kindle Locations 33530-33531). Elsevier Health. Kindle Edition.
↑ Wierenga KJ, Hambleton IR, Lewis NA.: Survival estimates for patients with homozygous sickle-cell disease in Jamaica: a clinic-based population study // The Lancet 2001; 118:e934-e963 357(9257):680-3 PMID 11247552
Література |
(рос.)
Наследственные анемии и гемоглобинопатии / Под ред. Ю. Н. Токарева М.: Медицина, 1983. — 336 с
Гематология: Новейший справочник / Под ред. К. М. Абдулкадырова. — М.: Изд-во; Эксмо; СПб.; Изд-во Сова, 2004. — 928с. ISBN 5-699-050774-4- Шиффман Ф. Дж. Патофизиология крови. Пер. с англ. — М. -СПб.: Издательство БИНОМ — Невский диалект, 2000. — 448 с. ISBN 5-7989-0158-0
- Литвицкий П. Ф. Патофизиология: Учебник в 2 т. — 2-е изд., испр. и доп. — М.: ГЭОТАР-МЕД, 2002. Т.2 — 808 с. ISBN 5-9231-0334-6
- Т. Т. Березов, Б. Ф. Коровкин Биологическая химия: Учебник. — 3-е изд., перераб. и доп. — М.: Медицина, 1998.- 704 с. ISBN 5-225-02709-1
Це незавершена стаття про хворобу, синдром або розлад. Ви можете допомогти проекту, виправивши або дописавши її. |
|