Гострий інфаркт міокарда
| Інфаркт міокарда | |
|---|---|
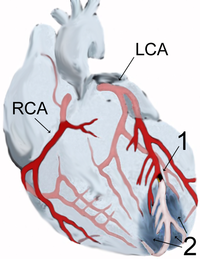 Схематичне зображення Інфаркту міокарда. Позначення: 1 - Місце стенозу Лівої передньої нисхідної артерії. 2 - Зона ішемії, яка виникла внаслідок недостатнього кровопостачання. RCA (англ. Right coronary artery) - Права коронарна артерія. LCA (англ. Left coronary artery) — Ліва коронарна артерія. | |
| Класифікація та зовнішні ресурси | |
МКХ-10 | I21-I22 |
| DiseasesDB | 8664 |
| MedlinePlus | 000195 |
| eMedicine | med/1567 |
| | |
| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям, зверніться до лікаря. |
Інфаркт міокарда — крайній ступінь ішемічної хвороби серця, який характеризується розвитком ішемічного некрозу ділянки міокарда, що виник внаслідок абсолютної або відносної недостатності кровопостачання у цій ділянці.
Щорічно в США реєструється 800 000 людей з гострим інфарктом міокарда, з яких 213 000 помирають. У більшості випадків причиною ранньої смертності при гострому інфаркті міокарда є шлуночкові аритмії.[1]
Зміст
1 Фактори ризику
2 Періоди ІМ
3 Клінічна класифікація гострого інфаркту міокарда
4 Діагностика
4.1 Клінічна картина
4.2 Зміни ферментів крові (КФК—МВ, тропоніновий тест)
4.3 Електрокардіографія
4.4 Проби з навантаженням
5 Ускладнення
6 Психічні зміни і психози
7 Диференційний діагноз
8 Лікування
9 Дивіться також
10 Джерела
11 Посилання
Фактори ризику |

Біль червоний: частий і сильний. Рожевий: нечастоіррадіація
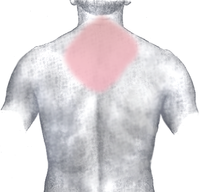
Біль
Як правило, фактори ризику для атеросклерозу — це фактори ризику інфаркту міокарда.
Діабет (з або без резистентності до інсуліну) є найважливішим фактором ризику ішемічної хвороби серця (ІХС)
Куріння тютюну
Гіперхолестеринемія (точніше гіперліпопротеїнемія, особливо за рахунок високого рівня ліпопротеїнів низької щільності та низького — ліпопротеїнів високої щільності)- Високий вміст жирів
- Високий кров'яний тиск
- Наявність ішемічної хвороби серця у родичів
Ожиріння (визначається якщо індекс маси тіла більше 30 кг / м ², або ж по об'єму талії або стегон).- Вік: для чоловіків він стає фактором ризику після 45 років, для жінок — після 55 років, крім того будь-який вік є фактором ризику, якщо родич першої лінії (брат, сестра, батько, мати) мав ІХС до або у 55 років — для чоловіків, або 65 — для жінок).
Гіпергомоцистеїнемія (високий рівень гомоцистеїну, токсичної амінокислоти, яка буває за недостатнього споживання вітамінів B2, B6, B12 і фолієвої кислоти)
Стрес (професії з високим індексом стресу, як відомо, сприйнятливі до атеросклерозу)
Алкоголь (дослідження показують, що тривалий вплив великих кількостей алкоголю може збільшити ризик серцевого нападу)- Чоловіки більше схильні до ризику, ніж жінки.
Значну кількість цих факторів ризику можна урівноважити шляхом підтримання здорового способу життя.
Європейське товариство кардіологів та Європейська асоціація з кардиоваскулярної профілактики і реабілітації розробили інтерактивний інструмент для прогнозування та управління ризиком серцевого нападу та інсульту в Європі. HeartScore спрямована на підтримку лікарів в оптимізації системи зниження ризиків окремих серцево-судинних патологій. Програма HeartScore доступна 12-ма мовами і наявна у веб-або PC версії.
Періоди ІМ |
- найгостріший (до 2 годин від початку ІМ)
- гострий (до 10 днів)
- підгострий (з 10 дня до 2 місяців)
- реабілітації (з 2 місяців до півроку)
Клінічна класифікація гострого інфаркту міокарда |

Мікроскопія ураженої ділянки міокарда
- Гострий інфаркт міокарда
- Гострий інфаркт міокарда з наявністю патологічного зубця Q (трансмуральний, великовогнищевий)
- Гострий інфаркт міокарда без патологічного зубця Q (дрібновогнищевий)
- Гострий субендокардіальний інфаркт міокарда
- Гострий інфаркт міокарда (невизначений)
- Рецидивуючий інфаркт міокарда (від 3 до 28 діб)
- Повторний інфаркт міокарда (після 28 діб)
- Гостра коронарна недостатність
Клінічна класифікація інфаркту міокарда, підготовлена об'єднаною робочою групою Європейського товариства кардіологів, Американського кардіологічного коледжу, Американської асоціації серця та Всесвітньої кардіологічної федерації (2007)[2]:
- Спонтанний ІМ (тип 1), пов'язаний з ішемією внаслідок первинного коронарного події, такого як ерозія бляшки і / або руйнування, розтріскування або розшарування.
- Вторинний ІМ (тип 2), пов'язаний з ішемією, дзв-ванної збільшенням нестачі кисню або його пос-тупленія, наприклад, при коронарному спазмі, коронарної емболії, анемії, аритмії, гіпер-або гіпотензію.
- Раптова коронарна смерть (тип 3), включаючи зупинку серця, часто з симптомами передбачуваної ішемії міокарда з очікуваної нової елевацією ST і нової блокадою лівої ніжки пучка Гіса, виявленням свіжого тромбу коронарної артерії при ангіографії і / або ауто-ПСІІ, що настала смертю до отримання зразків крові або перед підвищенням концентрації маркерів.
- ЧКВ-асоційований ІМ (тип 4а).
- ІМ, пов'язаний з тромбозом стента (тип 4б), який підтверджений ангіографією або аутопсії.
- АКШ-асоційований ІМ (тип 5).
Слід мати на увазі, що іноді у пацієнтів може виникати кілька типів ІМ одночасно або послідовно. Слід врахувати, що термін «інфаркт міокарда» не входить у поняття «Некроз кардіоміоцитів» внаслідок проведення АКШ (отвір в шлуночку, маніпуляції з серцем) і впливу наступних факторів: ниркової і серцевої недостатності, кардіостимуляції, електрофізіологічної абляції, сепсису, міокардиту, дії кардіотропних отрут, інфільтративних захворювань.
Діагностика |
Клінічна картина |
Найчастіше інфаркт міокарда виникає у хворих, що вже мають діагностовану ішемічну хворобу серця. У хворого виникає біль за грудниною (який може іррадіювати у ліве плече, ліву частину нижньої щелепи, спину), холодний піт, страх смерті. Больовий напад не знімається стандартною дозою нітратів, яка дається тричі протягом 30 хвилин. Фізична активність обмежена.
Зміни ферментів крові (КФК—МВ, тропоніновий тест) |
При пошкодженні кардіоміоцитів спостерігається вихід ферменту креатинфосфокінази з них - підвищення активності креатинкінази в крові. Тому визначення креатинфосфокінази і креатинкінази МВ в крові широко застосовується в ранній діагностиці інфаркту міокарда. Вже через 2-4 години після гострого нападу рівень креатинкінази МВ в крові значно підвищується. Аналіз креатинкінази МВ дозволяє із 100% точністю діагностувати інфаркт міокарда. Збільшення II (MB) ізоформи відбувається протягом першої доби після інфаркту міокарда і 100% підтверджує цей діагноз, проте вже через 2-3 діб відбувається нормалізація активності ферменту, і через 2-3 дні після розвитку інфаркту такий аналіз вже не призначається.
Інші маркерні ферменти крові, що підвищуються при інфаркті:
Тропоніни
ЛДГ (H4M0 — heart 4 / muscle 0)
АСТ
Електрокардіографія |

ЕКГ при гострому інфаркті міокарда. Стрілки показують значне підвищення ST-сегмента у відведеннях II, III і aVF
Ознакою найгострішої фази ІМ є елевація чи депресія сегменту ST, його косо-висхідне положення (т. зв. дуга Парді, вперше описана американським кардіологом Гарольдом Парді), сплощення/зникнення зубця Т. З третього дня у хворих на трансмуральний ІМ формується патологічний зубець Q, який може мати вигляд зубця QS (якщо це єдиний негативний зубець шлуночкового комплексу). До ознак перенесеного ІМ належать: зниження вольтажу зубців, залишковий патологічний зубець Q, сплощення/зникнення зубця Т. Локалізація ураження визначається за результатами аналізу ЕКГ-порушень у різних відведеннях.
Проби з навантаженням |
Ранні проби з навантаженням дають можливість отримати інформацію про подальший перебіг захворювання та виявити хворих, у котрих різні види ендоваскулярних та хірургічних втручань можуть бути ефективними. Проведення навантажувальних тестів показано всім хворим при відсутності протипоказань. Проби з дозованим навантаженням після гострого ІМ довели свою безпечність. Фатальні кардіальні випадки можливі не більше ніж у 0,03 % пацієнтів, нефатальний реінфаркт міокарда – не більше ніж у 0,09 %, тяжкі порушення ритму – 1,4 %. У більшості досліджень проби з навантаженням проводять через 7 діб після початку ІМ. Проведення проб з навантаженням на 4–7-му добу є менш обґрунтованим і менш безпечним. Стрес-тест виконують на 10–14-ту добу неускладненого ІМ при стабільній електрокардіограмі (ЕКГ) протягом останніх 72 год. За 24–48 год до проведення тесту хворим відміняють b-адреноблокатори, за 12 годин – нітрати та блокатори кальцієвих каналів (за винятком пролонгованих форм, які потребують відміни за 24 год).
Протипоказаннями до проб з дозованим фізичним навантаженням (ДФН) є:
- Гострий ІМ міокарда в перші 10 діб.
- Гостра недостатність лівого шлуночка 3–4 класу за Killip, фібриляція шлуночків та стійка шлуночкова тахікардія в ранні строки ІМ.
- Тяжкі ускладнення ІМ на момент проведення
- Гемодинамічно значущі вади серця,
- Гострі внутрішньосерцеві та периферійні тромбози та тромбоемболії.
- Рецидивуючий ІМ.
- Порушення мозкового кровообігу давністю до 6 місяців, крововилив у сітківку.
- Гострі інфекційні захворювання.
- Розшарування аорти.
- Миготлива аритмія.
- Хронічна ниркова недостатність
- Тиреотоксикоз.
- Порушення опорно-рухового апарату, що перешкоджає виконанню тесту з ДФН.
- Стеноз стовбуру лівої вінцевої артерії понад 50 %.
- Анемія.
- Декомпенсований та тяжкий цукровий діабет.
- Артеріальна гіпертензія перед проведенням проби.
- Некориговані порушення балансу електролітів.
- Психоневрологічна патологія, яка перешкоджає контакту з пацієнтом.
Ускладнення |
- гострахронічна серцева недостатність
- порушення ритму (фібриляція шлуночків)
- порушення провідності (виникнення блокад)
- аневризма серця
- тромбоемболія
- аутоімунний кардит
Психічні зміни і психози |
При інфаркті міокарда можливі психічні зміни невротичного і неврозоподібного характеру. В основі цих змін лежить реакція особистості на важке, небезпечне для життя захворювання. Крім особливостей особистості, психічний стан хворого ІМ визначається також соматогенними і зовнішніми (середовищними) факторами (психологічний вплив медичного персоналу, родичів, інших хворих і т. д.).
Слід розрізняти адекватні (нормальні) і патологічні (невротичні) реакції. Реакція на хворобу кваліфікується як адекватна, якщо: а) поведінка хворого, його переживання і уявлення про хворобу відповідають отриманої від лікаря інформації про тяжкість ІМ та його можливі наслідки; б) хворий дотримується режим, виконує розпорядження лікаря і в) хворий в змозі контролювати свої емоції.
Серед патологічних реакцій більш ніж в 40% випадків спостерігається кардіофобічна реакція, при якій хворі відчувають страх перед повторним ІМ і перед раптовою смертю від серцевого нападу. Такі хворі надмірно обережні, особливо при спробах розширення режиму фізичної активності. Посилення страху супроводжується тремтінням у тілі, слабкістю, пітливістю, серцебиттям, відчуттям нестачі повітря.
Також однією з патологічних реакцій при ІМ можлива депресивна (тривожно-депресивна) реакція. Відзначається пригнічений настрій. Хворі не вірять у можливість сприятливого перебігу захворювання, відчувають внутрішню напруженість, передчуття близького лиха, побоювання за результат захворювання, тривогу за благополуччя сім'ї. Характерні порушення сну, рухове занепокоєння, пітливість, прискорене серцебиття.
Помітно рідше, в основному у літніх, спостерігається іпохондрична (депресивно-іпохондрична) реакція. При ній зазначаються постійна і явна переоцінка тяжкості свого стану, невідповідність достатку скарг об'єктивним соматичним змінам, надмірна фіксація уваги на стан свого здоров'я.
Чревата ускладненнями анозогнозічна реакція, при якій відзначається заперечення хвороби з ігноруванням лікарських рекомендацій і грубими порушеннями режиму.
В окремих випадках спостерігається істерична реакція. Для поведінки хворого характерні егоцентризм, демонстративність, прагнення привернути до себе увагу оточуючих, викликати співчуття, емоційна лабільність.
Зазначені вище психічні зміни спостерігаються на тлі психічної астенії: загальної слабкості, швидкої стомлюваності при незначному фізичному чи розумовому напруженні, вразливості, підвищеної збудливості, порушеннях сну, вегетосудинної нестійкості.
Психічна астенія виражена більшою мірою при тривалому перебуванні на постільному режимі та у хворих літнього віку.
Якщо не проводити спеціальних заходів, зміни психіки поглиблюються, стають стійкими і в подальшому можуть значно перешкоджати реабілітації аж до інвалідизації за психічним станом.
Одне з найбільш грізних ускладнень гострого періоду хвороби - психози, які спостерігаються приблизно в 6-7% випадків. Грубі порушення поведінки, різкі вегетативні зрушення супроводжуються значним погіршенням соматичного стану, при психозах частіше настає летальний результат. У переважній більшості випадків психози розвиваються на 1-му тижні захворювання. Тривалість їх зазвичай не перевищує 2-5 днів.
Головними причинами психозів при ІМ є інтоксикації продуктами розпаду з некротичного вогнища в міокарді, погіршення церебральної гемодинаміки і гіпоксемія, викликані порушенням серцевої діяльності. Не випадково психози спостерігаються найчастіше у хворих з обширними ураженнями міокарда та гострою недостатністю кровообігу (кардіогенний шок, набряк легенів).
До виникнення психозу при ІМ привертають ураження головного мозку різної природи (наслідки черепно-мозкових травм, хронічний алкоголізм, церебральний атеросклероз, гіпертонічна хвороба та ін) і літній вік.
Найчастіше психоз виникає у вечірні та нічні години. Як правило, він протікає в формі делірію. Порушується свідомість з втратою орієнтування в навколишньому оточенні і в часі, виникають ілюзії і галюцинації (частіше зорові), хворий відчуває тривогу і страх, наростає рухове занепокоєння, приводячи до рухового збудження (невпинні спроби встати з ліжка, вибігти в коридор, вилізти у вікно і т. д.). Нерідко делірію передує стан ейфорії - підвищеного настрою з запереченням хвороби і грубою переоцінкою своїх сил і можливостей.
У хворих старечого віку іноді спостерігаються так звані просоночного стану: хворий, пробуджуючись вночі, встає, незважаючи на суворий постільний режим, і починає бродити по лікарняному коридору, не усвідомлюючи, що він серйозно хворий і знаходиться в лікарні.
Диференційний діагноз |
Інфаркт міокарда необхідно диференціювати з пневмотораксом, тромбоемболією легеневої артерії, набряком легенів, невралгією, жовчною колькою.
Лікування |
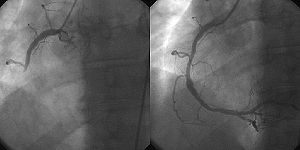
Порівняльна ангіографічна картина: ліворуч - контрастована коронарна артерія до балонної дилятації, праворуч - після. На правому знімку видно дистальні відділи коронарної судини
Головним принципом невідкладного лікування є відновлення кровопостачання у ішемізованій ділянці. З цією метою використовують тромболітики (стрептокіназа). Тромболізис доцільно використовувати у перші години після початку ангінозного нападу. Крім того, процедура має низку небезпечних ускладнень ( кровотечі ).
Для постінфарктної реабілітації застосовують:
- нітрати (нітросорбіт, кардикет)
- антиагрегантні препарати (ацетилсаліцилова кислота, клопідогрель)
- препарати, що запобігають розвиткупрогресуванню атеросклерозу та ін.
Існують методи оперативної профілактики ІМ, напр. Коронарне шунтування або стентування.
Дивіться також |
- Ішемічна хвороба серця
- Атеросклероз
- Коронарне шунтування
- Креатинфосфокіназа
- ЕКГ
- Фібриляція шлуночків
Джерела |
↑ Valentin Fuster, R. Wayne Alexander, Fuster Alexander, Hein J. J. Wellens HURST's The Heart, 2-Vol Set 11th edition " McGraw-Hill Professional " 2004 ISBN 0-07-142264-1
↑ http://nmu-s.net/load/terapija/skachat/universalne_viznachennja_infarktu_miokarda/66-1-0-901
Універсальне визначення інфаркту міокарда
- http://www.rql.kiev.ua/cardio_j/2003/2/amosova.htm
Посилання |
Вікіцитати містять висловлювання на тему: Гострий інфаркт міокарда |
Як проявляється інфаркт міокарду ? Інформація від Українського кардіологічного порталу
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||